Durere de genunchi episodică sau durerea de genunchi cronică afectează în prezent calitatea vieţii la aproximativ 25% din populaţie. Pe lângă durere la îndoirea sau întinderea genunchiului, pot apărea şi edem, dificultăţi de mişcare sau chiar blocajul genunchiului.
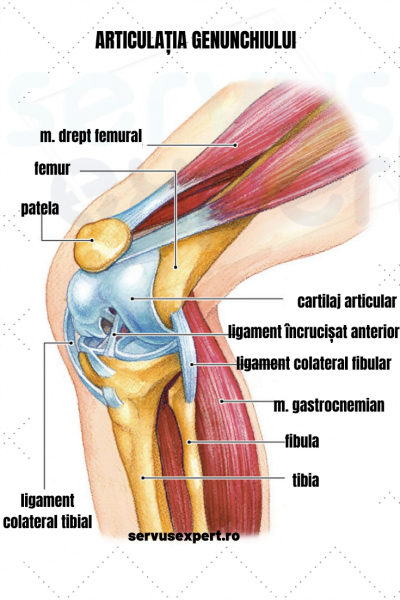
Articulaţia genunchiului este una din cele mai mari şi mai importante articulaţii ale corpului.
Durerea poate fi provocată de afectarea multiplelor structuri care participă la formarea acestei articulaţii:
• oase, muşchi, tendoane, ligamente
• meniscul (un cartilaj gros ce se interpune între tibie şi femur); el furnizează o suprafată de alunecare în timpul mişcărilor, dar, de asemenea, participă la o distribuţie egală a greutăţii în articulaţie
• un strat de ţesut cartilaginos împreună cu lichidul sinovial (fluid conţinut în nişte structuri numite burse) protejează articulaţia la şocuri
• nervi şi vase de sange
Află mai mult ➡ Picioare reci: Când trebuie să mergi la medic?
Cauze pentru durerea de genunchi
1. Durerea de genunchi cauzată de traumatisme (lovituri directe, căzături pe articulaţie, mişcări atipice cu întindere, îndoiri sau răsuciri exagerate ale ligamentelor şi tendoanelor)
Traumatismele generează, în principal, leziuni/fracturi ale oaselor, întinderi/rupturi ale ligamentelor, tendoanelor şi musculaturii sau leziuni de menisc.
În aceste situaţii durerea este acută şi lezarea componentelor articulaţiei poate fi însoţită şi de leziuni ale vaselor de sange şi ale nervilor care traversează zona anatomică implicată.
De asemenea, traumatismele sunt urmate de inflamație, cu edem, roșeața tegumentelor și durere.
2. Durerea de genunchi cauzată de mişcări repetitive (urcatul scărilor, săriturile, alergatul, ciclismul)
Principalele structuri lezate şi generatoare de durere în acest caz pot fi:
• leziunile ligamentare (în special ligamentul încrucişat anterior) – sportivii de performanţă, în special atleţii, sunt cei mai expuşi acestei situaţii şi, de asemenea, antrenamentele de sală care solicită o grupă musculară (de exemplu, cvadricepsul – muşchiul de pe faţa anterioară a coapsei)
• bursitele – “perniţe“ care conţin lichid sinovial şi care sunt menite să atenueze şocurile asupra articulaţiilor pot suferi inflamaţii şi pot fi o sursă de durere cronică
• tendinitele (afectarea inflamatorie a tendoanelor) şi tendinozele (mici fisuri în structura tendoanelor) sunt, de asemenea, consecinţe ale mişcărilor repetitive
• sindromul patelofemural, în care durerea este resimţită la nivelul rotulei, apare mai ales la persoanele supraponderale care fac mişcări repetitive
Află mai mult ➡ Gonartroza: cauze și soluții
Durere de genunchi cauzată de condiţii degenerative
Afecţiunile medicale care pot genera inflamaţie în ţesuturile articulaţiei genunchiului sunt:
• artrita – afectează cartilajul articulaţiei care degenerează progresiv şi devine tot mai subţire.
În cazurile severe artrita poate progresa până ce se ajunge la un contact os pe os la nivelul articulaţiei, durerea devine cronică, iar în timpul oricărei activiţăti se observă scăderea semnificativă a motilităţii, rigiditate şi sensibilitate la nivelul articulaţiei.
Acesta este tabloul specific persoanelor supraponderale/obeze care suprasolicită prin greutate excesivă articulaţiile.
Alte boli în care apare durere de genunchi:
• artrita reumatoidă – ţesuturile articulaţiei sunt atacate de componente ale sistemului imunitar rezultând inflamaţie şi durere.
• lupusul eritematos sistemic – o afecţiune autoimună în care sistemul imunitar atacă ţesuturile proprii provocând degenerarea multor articulaţii, inclusiv a genunchiului.
• guta (hiperuricemia) – datorită excesului de acid uric în articulaţie conduce la depunerea de cristale de acid uric în articulaţii (inclusiv la nivelul genunchiului) iar durerea este însoţită de înroşirea tegumentului şi edem (genunchiul este umflat).
• artrita septică – apare în contextul unei infecţii (gen boala Lyme, hepatita, etc.) şi mimează artrita.
Atenție! Durerea de genunchi se poate datora şi leziunilor nervoase la nivelul coloanei vertebrale sau şoldului şi poate deveni cronică în ciuda faptului că nu există o afectare directă a articulaţiei genunchiului.
Află mai mult ➡ Tratament pentru gută: Cum reducem durerea și inflamația?
Durere de genunchi. Ce putem face singuri?
1. Încearcă să corectezi factorii de risc, adică acei factori de mediu şi comportament care cresc probabilitatea apariţiei durerii
• Dacă eşti supraponderal, încearcă să reduci din greutate adoptând o dietă echilibrată.
Intervenţiile chirurgicale pentru protezarea genunchiului sunt cel mai frecvent necesare la persoanele obeze. La aceştia se adaugă, cu varsta, şi osteoartrita.
• Ai grijă cum faci exerciţiile fizice
Opreşte-te dacă a apărut durerea de genunchi. Execută exerciţii de încălzire înainte; măreşte efortul gradat.
Fii atent că atletismul, alergatul, săriturile şi alte antrenamente sportive care implică mişcări repetitive şi complexe ale articulaţiei, pot fi dăunătoare.
• Nu sta prea mult în repaus
Sedentarismul duce la slăbirea musculaturii, ceea ce poate agrava durerea articulară.
Găseşte un program de exerciţii care este util pentru genunchi şi execută-l regulat. Un medic sau un kinetoterapeut ar putea fi un bun sfătuitor în alegerea programului de exerciţii fizice.
De asemenea, pot fi utile mersul pe jos, înotul şi gimnastica aerobică în apă.
• Nu risca un traumatism
Un genunchi dureros sau instabil este posibil să ducă la o căzătură care să afecteze şi mai mult situaţia. Atenţie la scări şi la terenul alunecos!
• Ai grijă să porţi încălţămintea potrivită, mai ales daca ai „picior plat” sau inegalitate între membre; cere sfatul unui specialist în această problemă
2. Remediile „pentru acasă” indicate de medic în durerea usoară sau moderată însoţită de inflamaţie sunt:
- repaus şi imobilizare cu o orteză
- comprese reci/gheaţă (aplicaţiile cu gheaţă nu vor depăşi 20min de 3 ori pe zi şi nu vor fi aplicate direct pe piele)
- menţinerea piciorului în poziţie usor ridicată
- antiinflamatoare nesteroidiene
3. Mergi la medicul specialist dacă durerea ta este nouă şi trebuie investigată cauza.
Află mai mult ➡ Medicamente antiinflamatoare utile la durere de genunchi
Durere de genunchi: Ce poate face medicul?
1. Va stabili corect cauza prin examen clinic, radiografii şi, eventual, RMN.
- traumatism cu lezarea articulaţiei genunchiului?
- sport cu mişcări repetitive dăunătoare?
- boală degenerativă?
2. Va alege medicaţia potrivită în funcţie de intensitatea durerii şi de celelalte afecţiuni pe care le mai ai.
• antiinflamatoare nesteroidiene care inhibă procesul inflamator şi reduc durerea
• corticosteroizii – recomandaţi pentru cazurile asociate cu artrită
• opioidele care acţionează asupra receptorilor pentru durere din sistemul nervos central.
Sunt mult mai eficiente decât celelalte analgezice. Totuşi vor fi recomandate pentru perioade scurte având în vedere că pot da dependenţă
Află mai mult ➡ Ce unguent antiinflamator pentru durere alegem?
3. Va indica proceduri intervenţionale pentru terapia durerii
Acestea sunt proceduri minim-invazive care se adresează direct durerii și inflamației:
• Injectarea de corticosteroizi sau/şi acid hialuronic direct în articulaţia afectată; simultan se poate injecta şi un anestezic local care va bloca imediat durerea
Unii pacienţi răspund pozitiv la o singură injectare, alţii necesită injectări multiple la anumite intervale de timp.
Studiile arată o scădere semnificativă a durerii şi îmbunătăţirea calităţii vieţii după asemenea injectări.
Procedurile sunt efectuate cel mai frecvent de medicii ortopezi sau anestezişti.
• Bloc selectiv al unor nervi spinali în scop diagnostic dar şi terapeutic
• Neuromodularea – o formă de terapie rezervată cazurilor care nu răspund la metodele prezentate anterior.
Metoda are ca principiu emiterea de semnale electrice uşoare, similare cu cele folosite de sistemul nervos în transmiterea informaţiilor.
Aceste semnale pot întrerupe semnalele dureroase disproporţionate care apar ca urmare a leziunilor tisulare/nervoase.
• Stimularea măduvei spinării este o formă de neuromodulare în care se implantează un dispozitiv de mici dimensiuni la nivelul unui nerv spinal. Conectarea lor la exterior va permite pacientului să-l activeze când apare durerea.
Deşi procedura este eficientă, rămâne ca dezavantaj faptul că este mai invazivă decât metodele anterioare. Dar şi posibilitatea ca micul dispozitiv implantat să migreze de la locul iniţial.
4. Va indica intervenţia chirurgicală
Intervenția chirurgicală poate fi indicată ca primă linie de tratament (de exemplu, la traumatisme cu fracturi) sau la finalul planului terapeutic, dacă celelalte metode nu au avut rezultatele aşteptate.
➡ Când este timpul pentru proteza de genunchi?
Surse
- Knee osteoarthritis: A primer. Perm J. 2017
- The acute swollen knee: diagnosis and management. J R Soc Med. 2013
- Cleveland Clinic. Why do I have knee pain at night?