Lupus sau lupus eritematos sistemic este o afecțiune care implică sistemul imunitar și aparține bolilor autoimune. În mod normal, sistemul imunitar apără organismul de orice agresiune externă (bacterii, virusuri, etc.). În bolile autoimune, cum este și lupus, celulele sistemului imunitar atacă inexplicabil propriile țesuturi și organe, pe care nu le mai recunoaște.
Aceasta este cauza pentru care în lupus apare inflamația și consecințele ei: artrita și durerile articulare, nefrita, vasculita, miocardita, pericardita, etc.
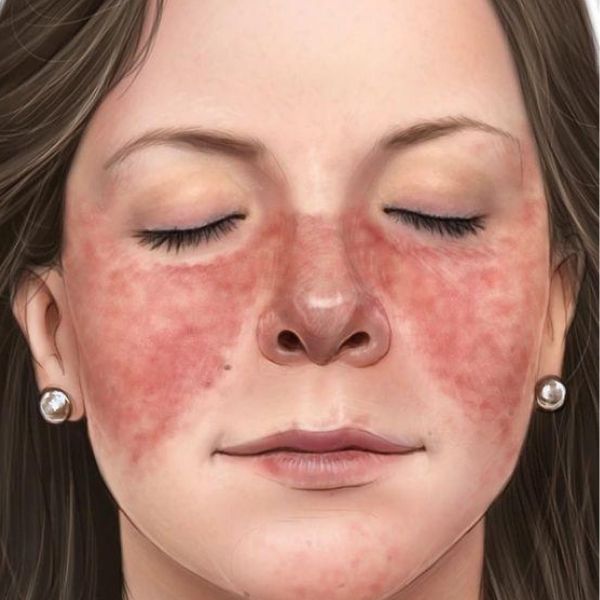
Erupția cutanată specifică, ”în fluture”, se numește rash.
Este o afecțiune autoimună; denumirea de autoimun ne spune că sistemul imunitar atacă propriile țesuturi și organe ca și cum ar fi străine organismului. Organismul dezvoltă reacția de apărare numită inflamație.
Denumirea de ”sistemic” se referă la faptul că inflamația e generalizată și implică aproape toate organele și sistemele care alcătuiesc corpul nostru.
2. Care este cauza pentru lupus?
Cauza pentru care sistemul imunitar ”se încurcă” și nu mai recunoaște țesuturile proprii nu este cunoscută exact.
Se presupune că boala apare la persoane cu predispoziție genetică, la care contribuie anumiți factori declanșatori:
-expunere la soare
-infecții
-medicamente: antihipertensive, antibiotice, anti-convulsivante
Persoanele la care s-a diagnosticat un lupus indus de medicamente trebuie să elimine acele medicamente din tratament. Rareori boala persistă după întreruperea medicamentului vinovat.
3. Cine are risc mai mare de a face lupus eritematos sistemic?
- femeile
- persoane cu vârsta 15-45 ani
- rasa: afro-americani, hispanici
4. Ce simptome are persoana cu lupus eritematos sistemic?
Nu există două cazuri de lupus perfect identice ca simptome.
Majoritatea persoanelor au o formă ușoară, caracterizată prin episoade periodice în care simptomele se agravează. Apoi starea se îmbunătățește din nou pentru o vreme. Dar există și cazuri cu evoluție severă.
Simptomele sunt:
- oboseală extremă
- febră inexplicabilă
- dureri articulare cu rigiditate și umflarea articulațiilor (inflamație) – artrita
- erupție roșiatică specifică, în formă de fluture, pe obraji și nas
- rash (erupție) oriunde pe corp: umeri, piept, urechi, mâini.
- degetele de la mâini și picioare devin albicioase/albastre prin expunere la frig sau în perioade de stres (fenomen Raynaud)
- fotosensibilitate = sensibilitate la soare, erupțiile apar sau se agravează la soare
- dificultăți la respirație
Mai pot apărea:
- durere în piept
- ochi uscați
- durere de cap
- pierderi de memorie, dificultăți de concentrare
- căderea părului
- edeme la picioare și în jurul ochilor
- ulcerații ale mucoasei bucale
5. Ce complicații poate să dea lupus eritematos sistemic?
Rinichi
- nefrita (inflamație și incapacitatea rinichilor de a elimina toxicele)
- insuficiența renală este una dintre principalele cauze de mortalitate în lupus; afectarea renală poate fi severă
Sistem nervos
- durere de cap
- amețeală
- tulburări de comportament
- tulburări de memorie
- dificultăți în exprimarea gândurilor
- probleme de vedere
- accident vascular
- convulsii
- anxietate,depresie
Sânge și vase
- anemie, scăderea numărului de leucocite (leucopenie), scăderea numărului de trombocite (trombocitopenie)
- risc crescut de a forma cheaguri (trombi)
- inflamație și vasculită (inflamația pereților vasculari)
Plămâni
- inflamație și pleurezie
- pneumonii
Inima
- inflamație, cu apariția de miocardita și pericardită (pericardul este membrana în care este învelit cordul)
- risc crescut de infarct de miocard
Infecții
- crește riscul de infecții datorită bolii în sine sau datorită efecelor tratamentului
Oase
- necroza avasculară – diminuează aportul de sânge către țesutul osos; oasele se pot rupe ușor
Complicații de sarcină
- pierderea sarcinii
- tensiune mare în sarcină (preeclampsie)
- naștere prematură
Lupus se poate asocia uneori și cu alte afecțiuni autoimune cum este vitiligo.
Află mai mult ⮕ Bolile autoimune: care sunt și de ce apar?
6. Cum se stabilește diagnosticul?
Poate fi dificil de stabilit și necesită o bună colaborare medic – pacient. Examinarea fizică și un istoric amănunțit al simptomelor sunt primul pas.
Acestea se corelează cu rezultatele analizelor de sânge:
Nici un test nu e 100% specific pentru lupus. Cele mai utile sunt testele care dozează autoanticorpi.
Anticorpii antinucleari (ANA) sunt anticorpi îndreptați împotriva nucleului (centru de comandă) celulelor; majoritatea celor cu lupus au acest test pozitiv; dar sunt și alte cauze care dau acest test pozitiv (sunt de asemenea și persoane sănătoase cu test ANA pozitiv)
Alți anticorpi care ridică suspiciune mare de lupus: anti-DNA, anti-Sm, anti-RNP, anti-Ro(SSA), anti-La(SSB).
Toate aceste teste vor fi interpretate de medic, luând în calcul și simptomele și celelalte analize.
Persoanele la care apar și anticorpi anticardiolipină au risc crescut de a forma trombi sau de a pierde o sarcină.
Anticorpii anti-ADN și anti-Sm sunt foarte caracteristici pentru lupus.
Creșterea anticorpilor anti-ADN în cursul evoluției indică un risc crescut de afectare renală (nefrită).
Alte analize și investigații servesc pentru a urmări afectarea organelor, care poate fi multiplă în lupus:
- hemoleucograma (pune în evidență anemia, scăderea numărului de leucocite și trombocite)
- sumar de urină: poate apărea proteinurie – adică pierdere de proteine în urină, ceea ce este un semn că rinichii sunt afectați
- biopsii: piele, rinichi
- radiografii pulmonare
- ecografia cordului
Află mai mult ⮕ Ce analize medicale pot depista inflamația?
7. Ce tratament urmează pentru lupus eritematos sistemic?
Stabilirea tratamentului înseamnă colaborarea mai multor medici specialiști: reumatolog, nefrolog, cardiolog, neurolog.
Tratamentul va fi personalizat pentru fiecare caz în parte, de aceea este importantă colaborarea medic-pacient.
Tratamentul țintește inflamația și efectele ei. Se folosesc medicamente din următoarele clase:
• Antiinflamatoare nesteroidiene, utile în special pentru durere și febră;
• Antimalaricele (hidroxiclorochina): utile în special pentru durerile articulare, erupția cutanată, fenomenele inflamatorii pulmonare, combaterea oboselii; studiile științifice au arătat că tratamentul cu hidroxiclorochină previne recăderile (reapariția simptomelor după o perioadă de acalmie); are efecte secundare gastrice și foarte rar afectează vederea
• Corticosteroizi: Prednison, Hidrocortizon, Metilprednisolon, Dexametazonă.
Sunt antiinflamatoare puternice, similare hormonilor naturali ai organismului.
Utilizarea lor pe termen lung poate avea efecte secundare importante.
• Imunosupresoare – utile celor cu afectare renală sau a sistemului nervos.
Ciclofosfamida și Micofenolat mofetil pot bloca producția de autoanticorpi. Au efecte secundare importante:grață, vărsături, probleme vezicale, scăderea fertilității, creșterea riscului de cancer și infecții.
• Medicamente antireumatice modificatoare de boală (DMARDS): Metotrexat este cel mai folosit. Medicul dumneavoastră va aprecia riscul și oportunitatea administrării.
• Tratamente biologice:
Belimumab administrat intravenos reduce simptomele. Poate agrava depresia dacă există.
Rituximab – medicament utilizat în lupusul rezistent la alte tratamente.
8. Ce alternative de tratament există?
Din cauza numeroaselor efecte secundare ale medicamentelor folosite în lupus, mulți pacienți caută alternative.
Printre acestea se numără: dieta antiinflamatoare, suplimente nutritive, ulei de pește, unguente și creme, tratamente chiropractice și homeopatie sau acupunctura.
Deși aceste alternative se pot asocia cu unele beneficii asupra simptomelor, NU există încă dovezi științifice că ar putea preveni afectarea organelor importante.
Dacă medicul consideră că nu fac rău le va include în planul de tratament, dar trebuie avizul acestuia.
9. Care sunt semnele de agravare ?
- accentuarea oboselii
- durere
- rash/ erupție cutanată
- febră
- disconfort abdominal
- durere de cap
- amețeală
10. Cum putem preveni recăderile sau agravarea simptomelor după o perioadă de acalmie?
- învață să recunoști semnele care anunță agravarea
- menține o bună comunicare cu medicul
- informează-te cât mai bine despre particularitățile bolii; studiile au arătat că cei bine informați fac față mai bine la durere, au mai multă încredere în ei, se mențin mai activi.Deci află cât mai multe și notează-ți întrebări pe care să le adresezi medicului
- fă-ți timp pentru tine: citit, muzică, meditație, scris. Caută activități care reduc stresul
- adoptă o dietă sănătoasă bazată pe fructe și legume proaspete și cereale integrale
- atenție la soare; poate provoca o recădere datorită ultravioletelor; utilizează creme cu factor de protecție cel puțin 50 atunci când te expui
- exerciții fizice regulat, deoarece mențin sistemul musculoscheletal în formă, reduc riscul cardiovascular și dau o stare de bine